Schmerzen erkennen und behandeln
Die individuelle Schmerztherapie – Schmerzen mindern oder ganz heilen
Ambulante und stationäre Schmerztherapie ist in Deutschland unzureichend, kritisiert die Deutsche Schmerzgesellschaft. Auch deshalb ist für Kliniken und ambulant operierende Praxen seit 2020 ein Konzept zum Akutschmerzmanagement gesetzlich vorgeschrieben. Das im Sana Klinikum Borna ansässige interdisziplinäre Schmerzzentrum engagiert sich schon seit 15 Jahren für eine frühzeitige und optimale Behandlung von Schmerzpatient:innen.

Was sind Schmerzen?
Die internationale Schmerzgesellschaft IASP definiert Schmerz als unangenehmes Sinnes- und Gefühlserlebnis. Die Schmerzqualität wird sehr unterschiedlich beschrieben: dumpf, drückend, pochend, stechend, ziehend – in jedem Fall äußerst unangenehm. Chronische Schmerzen haben selten nur eine Ursache. Biologische, psychologische, soziale und kulturelle Komponenten spielen eine Rolle. Bevor Schmerzpatient:innen eine effiziente und für sie passende Therapie erhalten, legen manche eine bis zu zehn Jahre währende Odyssee durch die Gesundheitsinstitutionen zurück. „Das ist ungünstig, denn unser Körper merkt sich anhaltende und starke Schmerzen. Wir sprechen dann vom Schmerzgedächtnis“, erklärt Oberärztin Dr. med. Brigitte Rönsch.
Das bedeutet, dass Betroffene Schmerzen spüren, obwohl die Ursache nicht mehr vorhanden ist.


Multimodales Schmerzkonzept der Klinik
Ob schmerzende Kniegelenke, Hüften oder Rücken, Nervenschmerzen zum Beispiel nach Gürtelrose oder Chemotherapien, Kopfschmerzen, Schmerzen bei Durchblutungsstörungen oder nach Tumorerkrankungen – eine ganzheitliche Behandlung ist für Kinder und Erwachsene mit Schmerzsymptomen erforderlich. Deshalb arbeiten im Zentrum für Schmerztherapie am Sana Klinikum Leipziger Land Fachärzt:innen für Anästhesiologie mit der Zusatzbezeichnung „Spezielle Schmerztherapie“ eng mit Fachärzt:innen für Orthopädie, Neurologie und Neurochirurgie zusammen. Ebenso sind Psycholog:innen sowie spezialisiertes Pflegepersonal sowie Physio-, Ergo- und Ernährungstherapeut:innen im Team. Auch der Sozialdienst ist integriert. Regelmäßig werden in interdisziplinären Schmerzkonferenzen aktuelle Themen der Schmerztherapie und Fallbeispiele aus dem niedergelassenen und klinischen Bereich besprochen. „Schmerzmedikamente zu verschreiben ist nicht unsere erste Wahl in der Therapie“, stellt der Anästhesist Dr. Schwarzkopf klar. „Betäubungsmittel, sogenannte Opiate, setzen wir bedacht und so sparsam wie möglich ein.“ Bei dem Behandlungskonzept aus mehreren Bausteinen (multi = viel, modal = Art) werden möglichst wenig(er) belastende Therapien versucht. Zudem lernen Betroffene im Umgang mit ihren Schmerzen, Vermeidungsstrategien aufzugeben und wieder einen aktiven Alltag zu leben.
56 Prozent aller Patient:innen leiden nach einer Operation unter nicht akzeptablen Schmerzen.
Schmerzpatient:innen auf konservativen Stationen werden unterversorgt.
41 Prozent der Patient:innen mit nicht akzeptablen Schmerzen erhalten keine schmerzstillende Behandlung.

Unsere Expertin zum Thema
Dr. Brigitte Rönsch
Fachärztin für Anästhesiologie und Allgemeinmedizin, Zusatzbezeichnung Notfallmedizin und Palliativmedizin
Oberärztin der Klinik für Anästhesie, Intensivmedizin, Schmerztherapie und Palliativmedizin
Telefon 03433 21-1681
brigitte.roensch@sana.de
Maßgeschneiderte Schmerztherapie
Bereits seit 15 Jahren gibt es im Sana Klinikum Borna die stationäre Schmerztherapie. Die interdisziplinäre Schmerzstation 32 hat 17 Behandlungsplätze und das Ziel, Schmerzen zu reduzieren. Die befundorientierte Behandlung bezieht manualmedizinisch-funktionelle, schmerzmedizinische und psychotherapeutische Aspekte ein. „Hier ist es wie im Hotel“, loben Patient:innen die besondere Atmosphäre regelmäßig. Viele zogen sich aufgrund ihrer Schmerzen von Familie, Freundes- und Kollegenkreis zurück. Nun tauschen sie sich mit ähnlich Betroffenen aus und setzen sich mit ihrer Schmerzsymptomatik auseinander.
In der Schmerztagesklinik werden veränderungswillige Menschen aufgenommen, die seit mindestens einem halben Jahr unter Schmerzen leiden, aber ausreichend belastbar sind und mindestens 500 Meter Gehstrecke bewältigen. Über vier Wochen absolvieren sie täglich zwischen 8.00 und 15.30 Uhr ein individuell zusammengestelltes Programm, zum Teil in der Gruppe. Schwerpunkte sind auch hier die Schmerzreduktion, die körperliche und seelische Stabilisierung, das Erlernen von Schmerzbewältigungsstrategien und der Abbau von Schon- und Vermeidungsverhalten.
Seit fünf Jahren können Patient:innen in der Schmerzambulanz Hilfe bei Schmerzen bekommen. Zum Spektrum gehören unter anderem die leitliniengerechte konservative Behandlung chronischer Schmerzen, insbesondere im Bereich von Hals-, Brust- und Lendenwirbelsäule, invasive Blockade- und Kathetertechniken oder in Kooperation mit dem interdisziplinären Wirbelsäulenzentrum des Klinikums die nebenwirksarme Neurostimulation, auch Schmerzschrittmacher genannt. Meist wird der Schrittmacher unter der Haut implantiert. Er gibt dann schwache elektrische Impulse an das Rückenmark ab. Diese Impulse überlagern die bisherige Schmerzweiterleitung und führen dadurch zur Schmerzreduktion. Das Gefühl, das durch elektrische Stimulation erzeugt wird, wird unterschiedlich wahrgenommen, meist erzeugt der Schmerzschrittmacher ein prickelndes oder kribbelndes Gefühl. Stärke und Ort der Stimulation können mit einem kleinen Gerät individuell angepasst werden.
Schon gewusst
Im Verlauf eines Jahres werden knapp 70% der Frauen und über 50% der Männer von Kopfschmerzen sowie 62% der Frauen und 56% der Männer von Rückenschmerzen geplagt.
Rund ein Fünftel berichtet über drei Monate oder länger anhaltende, fast täglich auftretende Rückenschmerzen.
Frauen leiden häufiger als Männer an starken Rückenschmerzen.
Bei den meisten Rückenschmerzen findet sich keine organische Ursache – die Symptome bilden sich oft wieder zurück, wenn tägliche Aktivitäten beibehalten werden.
Rückenleiden verursachen rund 15% aller Arbeitsunfähigkeitstage.
Schmerzarten im Vergleich
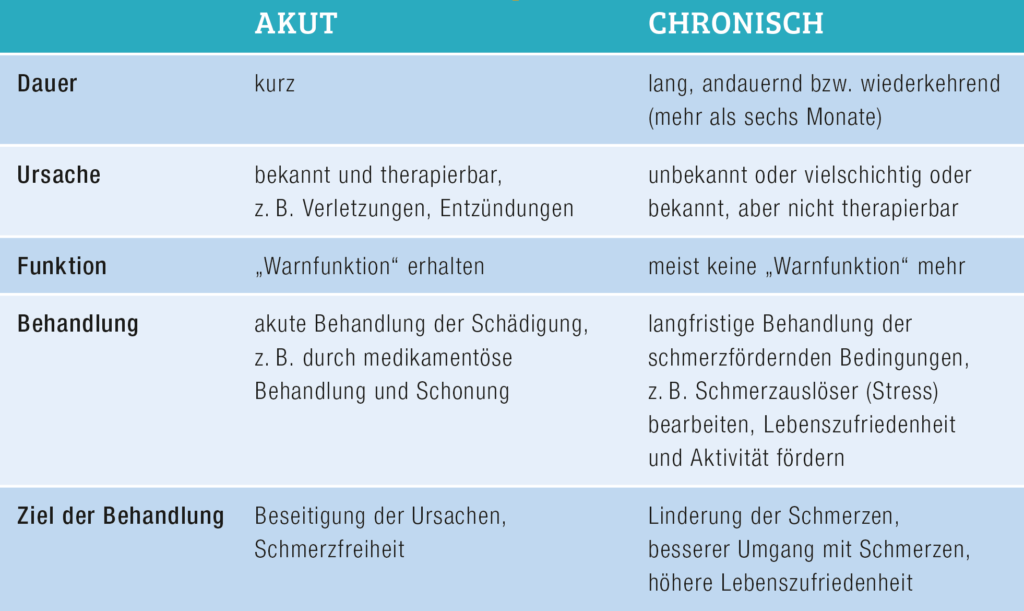
Unterschied akuter versus chronischer Schmerz
Bei chronischen Schmerzen verändern sich die Nervenbahnen. Sie werden „empfindlicher“ und senden bereits bei geringstem oder sogar ganz ohne Auslöser Schmerzsignale über das Rückenmark an das Gehirn („Schmerzgedächtnis“).
Viele haben Rückenschmerzen
In einer aktuellen Studie1 von 5.000 Erwachsenen in Deutschland berichteten über 60 Prozent, im letzten Jahr unter Rückenschmerzen, und 46 Prozent unter Nackenschmerzen gelitten zu haben. 15 Prozent klagten über chronische Rückenschmerzen. Der untere Rücken war etwa doppelt so häufig betroffen wie der obere Rücken. Ältere Befragte gaben deutlich mehr Schmerzattacken im Monat an als jüngere Befragte. Nur etwa 15 Prozent2 aller Rückenschmerzen sind radikulär, entzündlich oder tumorbedingt.

Im Interview
Dr. med. Peter Schwarzkopf
Facharzt für Anästhesiologie, Zusatzbezeichnung Notfallmedizin und Intensivmedizin
Telefon: 03433 21-1681, peter.schwarzkopf@sana.de
Der 40-Jährige arbeitet seit 2008 in den Sana Kliniken Leipziger Land. Von bundesweit acht Anästhesist:innen mit der höchsten Qualifikationsstufe für Ultraschall in seiner Sektion ist Dr. med. Peter Schwarzkopf der einzige in den neuen Bundesländern tätige.
Herr Dr. Schwarzkopf, bei Patient:innen mit chronischen Rückenschmerzen ist die periradikuläre Therapie (PRT) eine Option. Wann kommt sie in Frage?
Die periradikuläre Therapie wird seit über 20 Jahren angewendet. Peri bedeutet neben und radikulär leitet sich von Radix, Nervenwurzel, ab. Die Methode kann verhindern, dass Rückenschmerzen chronisch werden. Sie kann unter anderem bei Bandscheibenvorfällen angewendet werden, aber auch bei „Hexenschuss“ oder Reizungen des Ischiasnervs. Dabei werden örtlich betäubende sowie teilweise abschwellende und entzündungshemmende Medikamente mit einer dünnen Nadel an die zu behandelnde Stelle gespritzt. Meistens erfolgt der Eingriff CT-gestützt. Das heißt, Patient:innen liegen im Computertomographen, damit die individuellen anatomischen Verhältnisse für den Arzt oder die Ärztin gut eingesehen werden können.
Sie wenden allerdings eine schonendere Variante an?
Ja, ich führe die ultraschallgestützte PRT durch. Das ist relativ neu, aber man kann es genauso gut praktizieren. Vorteilhaft ist, dass die Strahlenbelastung wegfällt und kein Kontrastmittel gespritzt werden muss. Bandscheibenvorfälle können sich auch wieder zurückbilden. Die PRT als überbrückende Therapie kann helfen, eine Operation zu vermeiden. Es ist besser, wenn man nicht operiert.
Sie sind einer von acht Anästhesist:innen in Deutschland und der einzige in den neuen Bundesländern mit der höchsten Qualifikationsstufe für Ultraschall und Sie bilden selbst aus?
Schon während meines praktischen Jahres kam ich mit Regionalanästhesie in Kontakt. Dank meines Chefs entwickelte ich ein großes Interesse am Thema, besuchte zahlreiche Kurse, konnte auch durch die Unterstützung meiner damaligen Oberärzte viel üben und bin rasch in die Rolle des Ausbilders gewachsen. Dass man die PRT mit Ultraschall durchführen kann, hatte ich vor einigen Jahren in der einschlägigen Fachliteratur gelesen. Seit September 2019 führe ich zwei bis vier Mal monatlich eine ambulante Sprechstunde durch, in der PRTs, aber auch andere schmerztherapeutische Interventionen an der Wirbelsäule oder an Nerven des Arms oder Beins durchgeführt werden.
Im Überblick
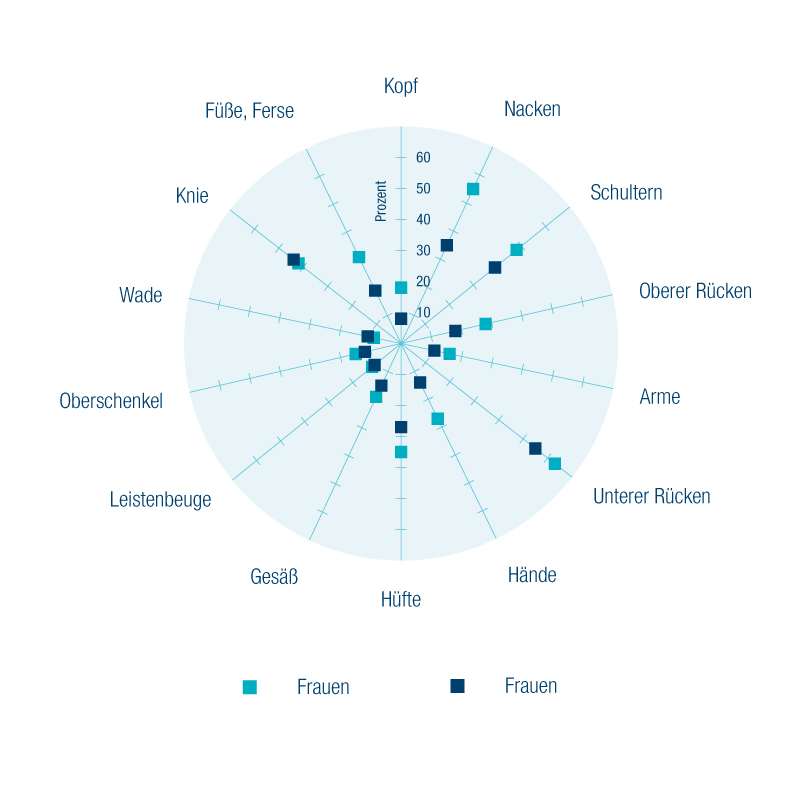
Die häufigsten Schmerzregionen
Zum Auftreten von Schmerzen gibt es zu wenige Daten. Häufigkeiten müssen deshalb oft geschätzt werden. In einer Umfrage von 2017 gaben die meisten Frauen und Männer Schmerzen des unteren Rückens gefolgt von Schulterschmerzen und Nackenschmerzen an.
Welche Patient:innen kommen zu Ihnen und wie lange beträgt die Wartezeit?
Sie werden zu mir im Rahmen des Schmerzmanagements mit einer gesicherten Diagnose überwiesen, z. B. aus der Neurochirurgie oder durch unsere auch ambulant tätige Schmerztherapeutin Dr. med. Brigitte Rönsch. Ein typischer Fall ist, dass die Bandscheibe zwischen dem 4. und 5. Lendenwirbel zur rechten Seite vorgewölbt ist und die Nervenwurzel einengt. Das verursacht Rückenschmerzen, rechtsseitiges Ziehen ins Bein, Kribbeln oder Taubheitsgefühl im Fuß. Die meisten Patient:innen sind 50 bis 60 Jahre alt. Wir sehen aber auch Jüngere. Im Moment muss man höchstens vier Wochen auf einen Termin warten. Der kleine Eingriff findet unter sterilen Bedingungen statt und dauert eine halbe bis eine Dreiviertelstunde.
Gibt es Konstellationen, in denen die ultraschallgestützte periradikuläre Therapie nicht angewendet werden kann?
Ja, wenn jemand nach Herzinfarkt oder Thrombose Gerinnungsmedikamente nimmt, müssen diese wegen des Blutungsrisikos pausiert werden. ASS ist in der Regel kein Problem. Wir prüfen die individuelle und diagnostische Situation und klären vor einer PRT genau auf.
Wie lange hält die Wirkung an und kann man nach einer PRT gleich wieder loslaufen?
In manchen Fällen genügt eine Behandlung. Ich frage vorher und nachher die Schmerzstärke ab. Viele Patient:innen bemerken unmittelbar nach dem Eingriff eine deutliche Besserung. Durchschnittlich beträgt die Schmerzreduktion etwa 60 Prozent. Hält die Wirkung nur sehr kurz an, z. B. bis zu einem Tag oder weniger, dann denken wir eher über eine Operation nach. Das Ergebnis ist insgesamt relativ schlecht vorhersehbar. Nach einer PRT beobachten wir die Behandelten noch mindestens eine halbe Stunde. Es kann sein, dass sie noch eine Schwäche im Bein bemerken. Sie sollen in Begleitung das Treppensteigen üben und sich zunächst nur vorsichtig bewegen. Man soll sich abholen lassen und nicht selbst Auto fahren, weil das Pedalbedienen zunächst erschwert sein kann.
Die ultraschallgestützte PRT ist keine Kassenleistung. Was bedeutet das für gesetzlich Versicherte?
Tatsächlich ist die ultraschallgestützte periradikuläre Therapie anders als die CT-gestützte Methode im aktuell gültigen Abrechnungssystem nicht abgebildet. Wir engagieren uns in unserer Fachgesellschaft sehr dafür, dass die Vergütung besser wird. Im Moment kann eine Zuzahlung von ungefähr 30 Euro fällig werden. Dafür entfällt die Strahlenbelastung und im besten Fall sogar eine Operation. Patient:innen können uns in der Argumentation mit den Kassen unterstützen, zum Beispiel indem sie daran denken, uns die ausgefüllten Kärtchen zur Schmerzstärke zurückzugeben.