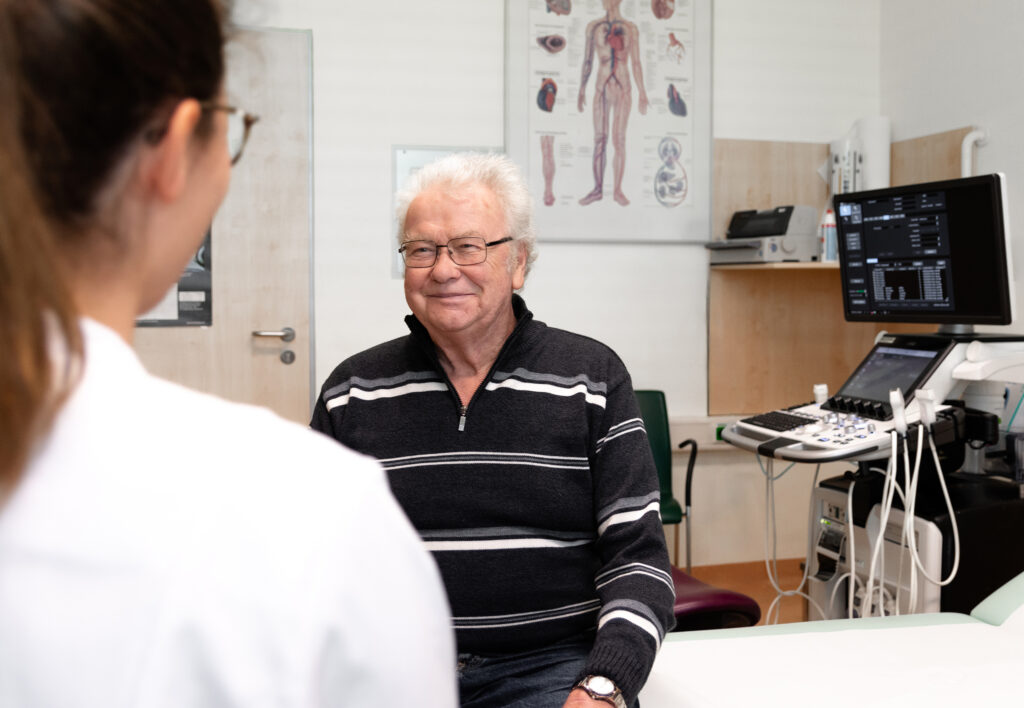
Patient Herbert Pfau berichtet über seine Behandlungserfolge
Die richtige Behandlung von chronischen Wunden verspricht gute Heilungschancen.
Wenn eine Wunde nicht heilt, hat das einen Grund. Oft steckt eine gefäßbedingte Durchblutungsstörung dahinter – beispielsweise ein diabetisches Fußsyndrom −, die zu einer Unterversorgung des Wundgebiets mit Sauerstoff und Nährstoffen führt.
Wir haben eine gute Chance, auch langjährige Wunden zum Abheilen zu bringen.
Herbert Pfau sitzt in der Wundsprechstunde bei Gefäßspezialist Dr. Thomas Bürkigt und Wundschwester Annett Wiesenbach-Fischer. Er zeigt auf seinen linken Unterschenkel: „Ich trage jetzt keinen Verband mehr“, sagt er. „Es kommt nur ein steriles Pflaster zum Schutz drauf.“ Lange Zeit konnte sich der 83-Jährige nicht vorstellen, dass seine chronische Wunde je wieder verheilen würde.
Seine Krankheitsgeschichte beginnt im Sommer 2019 im Urlaub an der Ostsee. Er erinnert sich an eine kleine juckende Stelle über dem Knöchel, die er zunächst kaum beachtet. „Vielleicht ein Mückenstich“, vermutet er rückblickend, aber so genau wisse er das nicht. Er habe an der Stelle gekratzt. Die aufgekratzte Haut habe sich dann entzündet, und statt abzuheilen, sei die wunde Stelle immer größer geworden. Als er aus dem Urlaub zurückkehrt, begibt er sich in hausärztliche Behandlung. Die Wundversorgung übernimmt ein ambulanter Pflegedienst. „Es wurde nicht besser, aber auch nicht schlechter. Da war immer ein offenes Bein“, erinnert sich Herbert Pfau. Ein Jahr nach den ersten Beschwerden überweist ihn sein Hausarzt in die Wundsprechstunde an das Zentrum für Gefäßmedizin der Sana Kliniken Leipziger Land.


Multiprofessionelle Behandlung chronischer Wunden
Das, was Herr Pfau als offenes Bein beschreibt, ist eine chronische Wunde. Als er sich zum ersten Mal in der Wundsprechstunde vorstellt, hat sie eine Länge von acht Zentimetern. Von einer chronischen Wunde sprechen Mediziner:innen, wenn eine Verletzung trotz fachgerechter Behandlung nach vier bis zwölf Monaten nicht abgeheilt ist und keinerlei Heilungstendenz zeigt. Je nach Größe und Tiefe verursachen chronische Wunden Schmerzen. Bestehen sie über einen längeren Zeitraum, können sie unangenehm jucken, nässen oder riechen. Viele Betroffene erleben die Situation als stigmatisierend. Sie ziehen sich aus dem sozialen Leben zurück und finden erst spät in eine spezialisierte Wundbehandlung.
„Wir sehen Patienten, deren Wunden zum Teil schon langjährig bestehen. Oft haben sie bereits eine Odyssee an Behandlungsversuchen hinter sich und kaum noch Hoffnung auf Besserung“, bestätigt auch Dr. Thomas Bürkigt, leitender Oberarzt der Klinik für Allgemein-, Viszeral-, MIC- und Gefäßchirurgie und Leiter des Zentrums für Gefäßmedizin an den Sana Kliniken Leipziger Land. „Viele Betroffene sind älter und leiden unter Nebenerkrankungen, die teils mit der Wundheilungsstörung im Zusammenhang stehen. Wir haben es also mit einer Gemengelage aus medizinischen und sozialen Aspekten zu tun.“ Aus diesem Grund ist es für eine erfolgreiche Wundbehandlung wichtig, neben der Wunde die gesamte gesundheitliche Situation von den Nebenerkrankungen bis zur Lebenslage des Betroffenen in den Blick zu nehmen. Das geht nur mit einem multiprofessionellen Ansatz, der die ärztlich-medizinische Seite genauso betrachtet wie die pflegerische und die soziale und der eine langfristige Versorgung über den Klinikaufenthalt hinaus mitdenkt.
Können Blutegel oder spezielle Würmer bei der Wundheilung helfen?
Es gibt die sogenannte Biochirurgietherapie. Dabei werden steril aufgezogene Fliegenmaden auf die chronische Wunde aufgebracht und mithilfe eines Verbandes eingeschlossen. Sie sondern ein Speichelsekret ab, das das abgestorbene Gewebe verflüssigt, so dass sie es anschließend aufnehmen können. Der Verband wird täglich kontrolliert und nach drei bis vier Tage entweder entfernt oder − wenn es notwendig − gewechselt. Der Vorteil der Fliegenmaden ist, dass sie ausschließlich abgestorbenes Gewebe aufnehmen. Sie wirken zudem antibakteriell, reduzieren die Keimbesiedelung und regen die Wundheilung an. Neben den medizinischen Fliegenmaden können auch Blutegel zur Wundreinigung genutzt werden.
Was sollte man auf keinen Fall bei Wunden tun?
Entgegen weitläufiger Vorstellungen hat Alkohol in Wunden tatsächlich nichts zu suchen. Er brennt, trocknet Wunde und Haut aus und kann dadurch zu weiteren Verletzungen führen. Um eine Wunde zu säubern, reicht Wasser oder Desinfektionsmittel. Bei Kindern immer Desinfektionsmittel ohne Alkohol verwenden. Ein weiterer Punkt ist der Honig, dem wundheilende Wirkung zugesprochen wird. Tatsächlich gibt es gute Erfahrungen mit speziell aufbereitetem, medizinischem Honig als Wundauflage. Er schützt die Wunde, reinigt und heilt. Das hat aber nichts zu tun mit dem Honig, den Sie im Geschäft kaufen können. Er sollte ebenso wenig wie Alkohol für die Wundversorgung angewendet werden. Denn es besteht die Gefahr, Bakterien in die Wunde zu übertragen. Und ein Letztes noch: Bitte kein Wundpuder auf blutende Wunden auftragen. Das verklebt. Wundpuder ist ausschließlich geeignet bei leichten Brandwunden, Abschürfungen oder nässenden Hautausschlägen.
Wie lange zahlt die Krankenkasse die Behandlung und das Verbandsmaterial?
Die Krankenkassen zahlen bei Wundversorgung die Behandlung und die Verbandsstoffe, so lange dies als medizinisch notwendig eingeschätzt wird. Es handelt sich also um eine individuelle Einschätzung des behandelnden Arztes.
Übernimmt die Ambulante Pflege die Versorgung der Wunde zu Hause?
Das hängt von der Größe und Beschaffenheit der Wunde ab. Aber in der Regel arbeiten die ambulanten Pflegedienste mit ambulanten Wundschwestern zusammen. Wichtig ist, dass die Verbandsmaterialien und das Intervall der Verbandswechsel ärztlich verordnet werden muss.
Welchen Nutzen hat eine Wunddokumentation?
Eine leitliniengerechte Wunddokumentation ist ein wichtiger Teil der Wundversorgung. Dabei wird die Wunde umfassend beschrieben und die Wundentwicklung fotografisch dokumentiert. So können Behandler:innen und Betroffene nachvollziehen, welche Fortschritte die Behandlung bringt.
Welche Personen neigen zu Wundheilungsstörungen?
Es gibt in der Tat gewisse Faktoren, die das Risiko einer Wundheilungsstörung erhöhen. Dazu gehören das Alter, Übergewicht und bestimmte Grund- und Begleiterkrankungen wie der Diabetes mellitus, Behandlungen mit Chemotherapeutika, Blutarmut oder Gefäßerkrankungen. Weiterhin können eine verringerte Immunabwehr und Mangelernährung beispielsweise Eiweiß- oder Vitaminmangel das Risiko erhöhen.
Woher kommt Wundgeruch und was kann man dagegen tun?
Der häufigste Grund für Wundgeruch ist eine bakterielle Infektion innerhalb der Wunde. Die dort angesiedelten Keime produzieren schlecht riechende Stoffwechselprodukte. Außerdem können Wundflüssigkeit, das nicht zeitnah aus der Wunde entfernt wird, und der Zellverfall von Tumoren ebenfalls mit einer erheblichen Geruchsbelastung einhergehen. Um Wundgeruch zu minimieren, sollte die Wunde bei jedem Verbandwechsel gründlich gereinigt werden. Zur Geruchsminimierung eignen sich spezielle Wundauflagen (silber-, PHMB- oder aktivkohlehaltige Auflagen). Zudem gibt es Produkte, die viel Wundflüssigkeit aufnehmen und so Gerüche binden können. Außerdem sollte darauf geachtet werden, dass Wundauflagen bzw. Verbände die Wunde komplett abdecken, um das Entweichen von Geruch vermeiden zu können.
Was hilft bei Wundschmerzen?
Entscheidend ist hier die korrekte Wundversorgung, ein sog. Debridement – eine Begradigung der Wundränder sowie die chirurgische Reinigung des Wundareals. Ebenso wichtig ist es, für eine ausreichende Desinfektion der akuten Wunde zu sorgen. Danach sollte unbedingt ein geeigneter Wundverbandes mit modernen Materialien angelegt werden, die eine Verklebung zwischen Wunde und Wundauflage vermeiden.
Muss immer Antibiotika bei der Behandlung von chronischen Wunden verwendet werden?
Nein! Antibiotika kommen immer erst dann zum Einsatz, wenn sich die Wunde mit Bakterien infiziert und die Infektion weiter fortgeschritten ist. Dann reicht die einfache Wundversorgung nicht mehr aus. Der Arzt verordnet dann in der Regel ein passendes Antibiotikum, meist in Tablettenform.
Offene, chronische Wunden ursächlich behandeln
Wenn eine Wunde nicht heilt, hat das einen Grund. Oft steckt eine gefäßbedingte Durchblutungsstörung dahinter – beispielsweise ein diabetisches Fußsyndrom −, die zu einer Unterversorgung des Wundgebiets mit Sauerstoff und Nährstoffen führt. Auch eine eingeschränkte Herz- oder Nierenleistung oder Autoimmun- und Hauterkrankungen können die Wundheilung stören. Wenn Patient:innen in die Wundsprechstunde an das Zentrum für Gefäßmedizin kommen, liegt die erste Aufmerksamkeit der Behandler:innen darauf, diese Grunderkrankung zu diagnostizieren und zu behandeln.
So war es auch bei Herrn Pfau. „Die Angiografie, also eine Darstellung der Blutgefäße, zeigte Verengungen und Verschlüsse der Beinarterien. Die Folge war eine Durchblutungsstörung, die eine Wundheilung verhinderte und ein arteriell bedingtes Unterschenkelgeschwür verursachte“, erklärt Dr. Bürkigt. Andere häufige Formen chronischer Wunden sind venös bedingte Unterschenkelgeschwüre oder Wundliegegeschwüre, der sogenannte Dekubitus. Gemeinsam ist ihnen, dass die Durchblutung im Wundgebiet gestört ist und als erstes Ziel der Behandlung wiederhergestellt werden muss. Bei Herrn Pfau wurden dafür die verschlossenen bzw. verengten Unterschenkelgefäße operativ wiedereröffnet. Neben solchen Eingriffen gehören die chirurgische Behandlung von Krampfadern, die Rekonstruktion und Stabilisierung arterieller Gefäße mit einem Draht oder Ballon und vieles mehr zum Behandlungsrepertoire des Gefäßzentrums. Dafür arbeiten die Gefäßexpert:innen eng mit Kolleginnen und Kollegen der anderen Fachkliniken wie beispielsweise der Inneren Medizin zusammen.

Unser Experte zu diesem Thema
Dr. Thomas Bürkigt
Facharzt für Chirurgie, Gefäßchirurgie, Viszeralchirurgie
Telefon 03433 21-1501
thomas.buerkigt@sana.de
Das Zentrum für Gefäßmedizin im Leipziger Land
Die Wundsprechstunde ist Teil des Gefäßzentrums der Sana Kliniken Leipziger Land. Das Zentrum führt die Fachbereiche Innere Medizin, Gefäßchirurgie und die Diagnostische und Interventionelle Radiologie konzeptionell zusammen. Zum Repertoire gehören die medikamentöse Therapie, minimalinvasive Kathetertechniken und verschiedene Operationsverfahren. Mit dieser Ausrichtung können die Ärztinnen und Ärzte die Patienten multimodal behandeln, das heißt, sie können je nach Krankheitsbild verschiedene Ansätze wirksam kombinieren.
Die therapeutische Begleitung reicht über die Krankenhausentlassung hinaus: Zunächst organisiert das Wundteam alles, damit der Patient die Klinik rundum gut versorgt verlässt. Dazu gehören neben den medizinischen, pflegerischen und sozialen Aspekten beispielsweise auch eine Schuhversorgung oder eine Versorgung mit Kompressionsstrümpfen. Das Wundteam bereitet darüber hinaus die Überleitung des Patienten an eine Wundschwester für die ambulante Weiterversorgung vor. Zudem bleibt die Wundsprechstunde erste Anlaufstelle für die regelmäßige Nachsorge. Eine chronische Wunde ist häufig etwas, was man sich dauerhaft immer wieder anschauen muss.
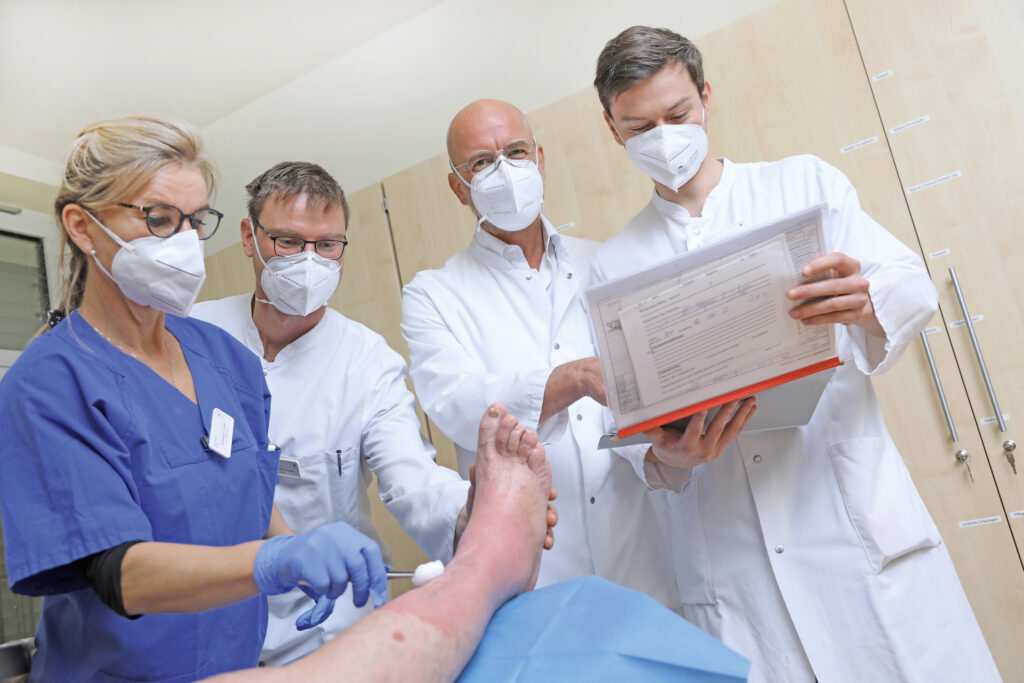
Wunde ist nicht gleich Wunde
Parallel zu der so wichtigen Behandlung der Grunderkrankung wird die Wunde spezifisch versorgt. Auch dafür braucht es ein multiprofessionelles Team, zu dem an den Sana Kliniken Leipziger Land neben Dr. Bürkigt die zertifizierten Wundmanagerinnen Antje Klein und Annett Wiesenbach-Fischer gehören. „Die Wundbehandlung beginnt meist mit der Säuberung der Wunde. Dafür nutzen die ärztlichen Kollegen verschiedene Verfahren“, erklärt Annett Wiesenbach-Fischer. „Beispielsweise kann eine Wunde chirurgisch, biomechanisch oder ultraschallgestützt gesäubert werden. Die Verfahren lassen sich auch miteinander verknüpfen.“ Ein weiterer wichtiger Aspekt sind Verbandstechnik und Verbandsmaterial, die eine Wundheilung entscheidend unterstützen. Tatsächlich unterscheidet sich die Versorgung von chronischen Wunden in diesem Punkt sehr stark von der Behandlung einer einfachen, komplikationsfreien akuten Wunde, wie beispielsweise einer oberflächlichen Schnittverletzung.
Die Art des Wundverbandes ist entscheidend
„Unter einer modernen Versorgung chronischer Wunden versteht man eine feuchte Wundversorgung, und zwar ohne Mullbinden“, erklärt Wundschwester Annett Wiesenbach-Fischer, die auch Herrn Pfau beraten und betreut hat. Stattdessen werden Hydrofaserkompressen oder spezielle Meeresalgenkompressen in die Wunde eingelegt. Diese Kompressen sehen im trockenen Zustand aus wie ein Stück Vlies und saugen das Wundsekret auf. Darüber kommt ein spezieller mikroporöser, atmungsaktiver Deckverband aus PU-Schaum. Diese Verbandstechnik minimiert die Wundschmerzen oder auch die Schmerzen beim Verbandswechsel. Hinzu kommt, dass auch die Verbandsintervalle länger sind. Man muss den Verband nicht jeden Tag wechseln. Was das Verbandsmaterial betrifft, arbeitet das Bornaer Wundteam eng mit dem Sanitätshaus Helmut Haas zusammen.
Ein weiterer wichtiger Teil der Wundversorgung ist die fotografische Dokumentation der Wundentwicklung, so dass die Behandler:innen und der Betroffene genau nachvollziehen können, wie der Prozess ist. Zu Beginn werden die Patient:innen engmaschig zur Wundkontrolle und zum Verbandswechsel einbestellt. Herbert Pfau erinnert sich: „Schwester Annett hat mir gezeigt, wie ein Verbandswechsel gemacht wird, und meine Frau hat das dann zu Hause übernommen. Und das hat sie richtig gut gemacht, Schwester Annett hat meine Frau immer gelobt.“ Die Wundexpertin erklärt: „Meine Aufgabe ist es, die Patienten zu beraten und ihnen Pflegetipps und Hinweise zum Umgang mit der Erkrankung zu geben. Für den Wundheilungsprozess ist es wichtig, dass die Patienten mitmachen. Das Therapiekonzept muss kontinuierlich an die Wundsituation und an die gesundheitliche Gesamtsituation des Patienten angepasst werden.“ Will sich die Wunde auch bei bester Behandlung nicht schließen, bleibt die Möglichkeit der Hauttransplantation oder des Einsetzens von Kunsthaut. „Mit solch vielfältigen Behandlungsoptionen haben wir eine gute Chance, auch langjährige chronische Wunden zum Abheilen zu bringen“, ergänzt Dr. Bürkigt. Bei Herrn Pfau war eine Hauttransplantation nicht notwendig. Nach 14 Monaten kontinuierlicher Behandlung ist die Wunde wieder geschlossen. „Mir geht es wieder richtig gut“, sagt er abschließend. Für die regelmäßige Nachkontrolle wird er in der Wundsprechstunde von Dr. Bürkigt und den Wundmanagerinnen Antje Klein und Annett Wiesenbach-Fischer bleiben.
Wunder Wundheilung
Eine Wunde heilt in Phasen. Das ist ein ganz natürlicher Reparaturprozess, der dazu führt, dass das beschädigte Körpergewebe entweder wiederhergestellt oder durch Narbengewebe verschlossen wird. Das hat jeder schon einmal beobachten können, der sich in den Finger geschnitten hat. Vereinfacht gesagt: Zuerst blutet die Wunde, dann bildet sich ein Schorf, dann wachsen vom Wundrand her neue Hautzellen und verschließen die Wunde mit Narbengewebe. Bei einer chronischen Wunde ist das im Prinzip nicht anders, mit dem Unterschied, dass die Heilung ab einem bestimmten Stadium stagniert und nicht zum Abschluss kommt.
Maden helfen Wunden heilen
Zugegeben, es klingt erst einmal gewöhnungsbedürftig: Bei einer biochirurgischen Wundreinigung werden steril aufgezogene Fliegenmaden auf die chronische Wunde aufgebracht und mithilfe eines Verbandes eingeschlossen. Sie sondern ein Speichelsekret ab, dass das abgestorbene Gewebe verflüssigt, so das sie es anschließend aufnehmen können. Der Verband wird täglich kontrolliert und nach drei bis vier Tagen entweder entfernt oder − wenn notwendig − gewechselt. Der Vorteil der Biochirurgie ist, dass die Maden ausschließlich abgestorbenes Gewebe aufnehmen. Sie wirken zudem antibakteriell, reduzieren die Keimbesiedelung und regen die Wundheilung an.
Ab wann gilt eine Wunde als chronisch?
Eine einfache Verletzung der Haut heilt in der Regel innerhalb von 10 bis 14 Tagen ab. Dann sprechen wir von einer akuten Wunde. Um eine chronische Wunde handelt es sich dagegen dann, wenn eine Verletzung trotz fachgerechter Behandlung nach vier bis zwölf Wochen nicht abgeheilt ist und keinerlei Heilungstendenz zeigt.
Welche Arten von chronischen Wunden gibt es?
Die häufigsten Formen sind Geschwüre beispielsweise Wundliegegeschwüre (Dekubitus),Ulzerationen und das diabetische Fußsyndrom. Gemeinsam ist ihnen, dass die Durchblutung im Wundgebiet gestört ist und als Erstes durch eine geeignete Behandlung wiederhergestellt werden muss.
Wie entstehen chronische Wunden?
Eine Wunde heilt in Phasen. Das ist ein ganz natürlicher Reparaturprozess, der dazu führt, dass das beschädigte Körpergewebe entweder wiederhergestellt oder durch Narbengewebe verschlossen wird. Das hat jeder schon einmal beobachten können, der sich in den Finger geschnitten hat. Vereinfacht gesagt: Zuerst blutet die Wunde, dann bildet sich ein Schorf, dann wachsen vom Wundrand her neue Hautzellen und verschließen die Wunde mit Narbengewebe. Bei einer chronischen Wunde ist das im Prinzip nicht anders, mit dem Unterschied, dass die Heilung in einem bestimmten Stadium verharrt. Für dieses Verharren gibt es einen Grund, der dann auch Ausgangspunkt für die Behandlung ist.
Welche Ursachen gibt es für Wundheilungsstörungen?
Wenn eine Wunde nicht heilt, steckt sehr oft eine Grunderkrankung dahinter. Häufig lässt sich eine gefäßbedingte Durchblutungsstörung ausmachen – beispielsweise ein Diabetisches Fußsyndrom. Sie führt zu einer Unterversorgung des Wundgebiets mit Sauerstoff und Nährstoffen. Auch eine eingeschränkte Herz- oder Nierenleistung oder Autoimmun- und Hauterkrankungen können die Wundheilung stören. Wenn Patient:innen in die Wundsprechstunde an das Zentrum für Gefäßmedizin kommen, liegt die erste Aufmerksamkeit der Behandler:innen darauf, diese Grunderkrankung zu diagnostizieren und zu behandeln. Um das gut zu können, muss die gesundheitliche Situation der Betroffenen immer in der Gesamtheit betrachtet und beurteilt werden: Dazu gehören neben den Diagnosen der Ernährungszustand, Mobilität, psychische Verfassung und die soziale Situation. Eine fachübergreifende Zusammenarbeit verschiedener Fachabteilungen ist daher unerlässlich.
Können Hausmittel die Wundheilung unterstützen?
Ja, allerdings nur teilweise. Zum Beispiel Kamille entzündungshemmend. Das größte Wunder ist allerdings unser Körper selbst, der über raffinierte Mechanismen verfügt, sich eigenständig zu heilen, das beschädigte Körpergewebe entweder wiederzustellen oder durch Narbengewebe zu verschließen. Dann reichen die angesprochenen Hausmittel und gegebenenfalls ein Pflaster oder ein einfacher Verband. Sind die Wunden allerdings sehr ausgedehnt, tief oder heilen eben nicht von allein ab, dann sollten sich schnellstmöglich professionelle Wundexperten darum kümmern.
Wo finden Betroffene Unterstützung für ihre chronischen Wunden?
Betroffene sind bei ambulanten Wundschwestern, Wundärzt:innen, Wundkompetzenzzentren oder Facharztpraxen beispielsweise bei Diabetolog:innen, Hautärzt:innen, Chirurg:innen, Gefäßchirurg:innen gut aufgehoben. Sie diagnostizieren und behandeln chronische Wunden.
Welches Risiko besteht bei unbehandelten chronischen Wunden?
Bleibt dieser Zustand unbehandelt, werden die Wunden immer größer und es drohen Wundinfekte, wenn beispielsweise Bakterien in die Wunde und Haut eindringen. Schlimmstenfalls droht eine Sepsis.
Kann eine gesunde Ernährung Wundheilungsstörung entgegenwirken?
Eine gesunde Ernährung unterstützt die Wundheilung. Empfehlenswert ist eine vitamin- und proteinreiche Kost bestehend aus Milchprodukten, Fleisch und Fisch, aber auch Mineralstoffe und Spurenelemente wie beispielsweise Zink und Selen sind wichtig für die Regeneration.
Was ist eine Wundtoilette?
Unter der Wundtoilette versteht man die Reinigung der Wunde von abgestorbenen Gewebe und Belägen. Dafür gibt es verschiedene Verfahren. Beispielsweise können wir eine Wunde chirurgisch, biomechanisch oder ultraschallgestützt säubern.

Im Interview
Die richtige Therapie zur Wundheilung
Warum eine Wunde nicht abheilt und wie ein erfolgsversprechender Behandlungsansatz aussieht darüber spricht Dr. Thomas Bürkigt, Leitender Oberarzt der Klinik für Allgemein-, Viszeral-, MIC- und Gefäßchirurgie und Leiter des Zentrums für Gefäßmedizin an den Sana Kliniken Leipziger Land.
Herr Dr. Bürkigt, eine Wunde, die nicht heilen will, ist eine belastende Situation. Mit welchem Leidensweg kommen die Patienten in die Klinik?
Wir sehen Patienten, deren Wunden zum Teil schon langjährig bestehen. Oft haben sie bereits eine Odyssee an Behandlungsversuchen hinter sich und kaum noch Hoffnung auf Besserung. Viele Betroffene sind älter und leiden unter Nebenerkrankungen, die teils mit der Wundheilungsstörung im Zusammenhang stehen. Häufig haben sie sich aus dem sozialen Leben zurückgezogen, weil sie die Situation als stigmatisierend erleben. Wir haben es also mit einer Gemengelage aus medizinischen und sozialen Aspekten zu tun. Aus diesem Grund ist es so wichtig, neben der Wunde die gesamte gesundheitliche Situation des Betroffenen in den Blick zu nehmen. Das geht nur mit einem multiprofessionellen Ansatz, der die ärztlich-medizinische Seite genau so betrachtet wie die pflegerische und die soziale, und der eine langfristige Versorgung über den Klinikaufenthalt hinaus mitdenkt. Die gute Nachricht ist, dass wir mit einem solch breit angelegten Behandlungskonzept eine gute Chance haben, auch langjährige chronische Wunden zum Abheilen zu bringen.
Sie sagten, dass viele chronische Wunden, die Sie und Ihr Team in der Klinik behandeln, bereits über einen langen Zeitraum bestehen. Welche Risiken birgt eine unbehandelte chronische Wunde?
Eine Wunde heilt in Phasen. Das ist ein ganz natürlicher Reparaturprozess, der dazu führt, dass das beschädigte Körpergewebe entweder wiederhergestellt oder durch Narbengewebe verschlossen wird. Das hat jeder schon einmal beobachten können, der sich in den Finger geschnitten hat. Vereinfacht gesagt: Zuerst blutet die Wunde, dann bildet sich ein Schorf, dann wachsen vom Wundrand her neue Hautzellen und verschließen die Wunde mit Narbengewebe. Bei einer chronischen Wunde ist das im Prinzip nicht anders, mit dem Unterschied, dass die Heilung in einem bestimmten Stadium verharrt. Für dieses Verharren gibt es einen Grund, der dann auch Ausgangspunkt für die Behandlung ist. Bleibt dieser Zustand unbehandelt, werden die Wunden immer größer und es drohen Wundinfekte, wenn beispielsweise Bakterien in die Wunde und Haut eindringen. Schlimmstenfalls droht eine Blutvergiftung.
Eine chronische Wunde ist häufig etwas, was man sich dauerhaft immer wieder anschauen muss.
Warum heilt eine Wunde schlecht?
Wenn eine Wunde nicht heilt, hat das – wie schon erwähnt – eine Ursache. Das können Grunderkrankungen sein, die zu einer Unterversorgung des Wundgebiets mit Sauerstoff und Nährstoffen führen − beispielsweise gefäßbedingte Durchblutungsstörung in den Venen oder Arterien, eine eingeschränkte Herz- oder Nierenleistung. Auch Autoimmun- und Hauterkrankungen können die Wundheilung stören.
Wie sieht die Behandlung aus?
Wenn Patienten zu uns kommen, liegt unsere Aufmerksamkeit darauf, das herauszufinden und die Grunderkrankung zu behandeln, vor allem die Durchblutung im Wundgebiet zu verbessern. Wir können beispielsweise Krampfadern behandeln, arterielle Gefäße rekonstruieren oder mit einem Draht oder Ballon stabilisieren und vieles mehr. Die Behandlung richtet sich nach der Art der Grunderkrankung. Dafür arbeiten wir mit den Kollegen der anderen Fachkliniken zusammen. Neben uns Gefäßspezialisten sind das vor allem die Fachärzte und Fachärztinnen für Innere Medizin und Hautkrankheiten. Parallel zu der so wichtigen Behandlung der Grunderkrankung wird natürlich auch die Wunde spezifisch versorgt. Auch dafür braucht es ein multiprofessionelles Team, zu dem vor allem zertifizierte Fachpflegekräfte und Wundmanager gehören. Die Wundbehandlung beginnt meist mit der Säuberung der Wunde. Dafür haben wir verschiedene Verfahren. Beispielsweise können wir eine Wunde chirurgisch, biomechanisch oder ultraschallgestützt säubern. Die Verfahren lassen sich auch miteinander verknüpfen. Je nach Wundheilungsphase lässt sich die Wundheilung mithilfe verschiedener Verbandstechniken unterstützten. Nicht zu Letzt bleibt die Möglichkeit der Hauttransplantation oder des Einsetzens von Kunsthaut, um die Wunde zu schließen.
Das klingt, als ob man mit einfachen Mullbinden und Pflaster bei einer chronischen Wunde nicht sehr weit kommt. Welche Rolle spielt das Verbandsmaterial?
Tatsächlich unterscheidet sich die Versorgung von chronischen Wunden sehr stark von der Behandlung einer einfachen, komplikationsfreien akuten Wunde, wie beispielsweise der schon erwähnten Schnittwunde. Unter einer modernen Versorgung chronischer Wunden versteht man eine feuchte Wundversorgung, und zwar ohne Mullbinden. Stattdessen werden Hydrofaserkompressen oder spezielle Meeresalgenkompressen in die Wunde eingelegt. Diese Kompressen sehen im trockenen Zustand aus wie ein Stück Vlies und saugen das Wundsekret auf. Darüber kommt ein spezieller mikroporöser, atmungsaktiver Deckverband aus PU-Schaum. Diese Verbandstechnik minimiert die Wundschmerzen oder auch die Schmerzen beim Verbandswechsel. Hinzukommt, dass durch die Verbandsintervalle länger sind. Man muss den Verband nicht jeden Tag wechseln. Was das Verbandsmaterial betrifft arbeiten wir eng mit dem Sanitätshaus Helmut Haas an unserem Haus zusammen. Ein weiterer wichtiger Teil der Wundversorgung ist die fotografische Dokumentation der Wundentwicklung, so dass wir und der Patient genau nachvollziehen können, wie der Prozess ist.
Wie lange dauert eine Wundbehandlung?
Das kommt natürlich sehr auf die Art und Größe der Wunde an, auf die Ursachen und darauf, wie lange die Wunde schon besteht. Es ist langwierige Sache, aber mit guten Erfolgsaussichten.
Sie haben gesagt, dass viele Patienten älter sind und unter Nebenerkrankungen leiden. Das heißt, bestimmte Risikofaktoren für chronische Wunden bleiben. Wie geht es nach Entlassung aus der Klinik weiter?
Unser Wundteam organsiert zunächst einmal alles, damit der Patient die Klinik rundum gut versorgt verlässt. Dazu gehören neben den medizinischen, pflegerischen und sozialen Aspekten beispielsweise auch eine Schuhversorgung oder eine Versorgung mit Kompressionsstrümpfen. Darüber hinaus bereiten die Kolleginnen die Überleitung des Patienten an eine Wundschwester vor, die den Patienten ambulant weiterbetreut. Zudem haben wir eine Wundsprechstunde für die Nachsorge. Eine chronische Wunde ist häufig etwas, was man sich dauerhaft immer wieder anschauen muss.
Stand: 03.11.2022